Virus del Papiloma Humano y el Cáncer
Qué son los virus del papiloma humano?
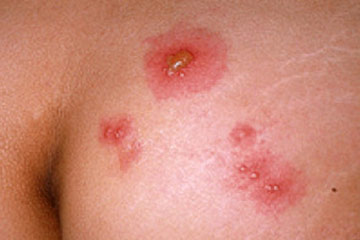
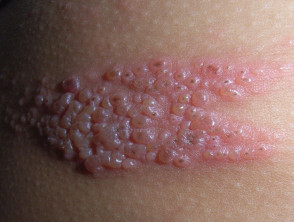
Los virus del papiloma humano (VPH), o papilomavirus, son un grupo de más de 100 tipos de virus. Se les llama papilomavirus porque algunos tipos pueden causar verrugas o papilomas, los cuales son tumores benignos (no cancerosos).
Los papilomavirus que causan las verrugas comunes que crecen en las manos y en los pies son diferentes de los que causan formaciones en la garganta o en el área genital.
Algunos tipos de los virus del papiloma humano están relacionados con ciertos tipos de cáncer.
Cuál es la relación entre la infección con papilomavirus y el cáncer?
Los virus del papiloma humano o papilomavirus (VPH) son reconocidos ahora como la causa principal de cáncer cervical o cervicouterino.
Los estudios sugieren también que los VPH pueden tener un papel en los cánceres de ano, vulva, vagina y algunos cánceres de la orofaringe (la parte central de la garganta que incluye el paladar blando, la base de la lengua y las amígdalas).
Los datos de varios estudios también sugieren que la infección de VPH es un factor de riesgo para cáncer de pene.
Están relacionados con el cáncer tipos específicos de VPH?
Algunos tipos de virus del papiloma humano se conocen como virus de "bajo riesgo" porque rara vez se convierten en cáncer.
Los VPH que tienen más probabilidades de llevar al desarrollo de cáncer se conocen como virus de "alto riesgo."
Tanto los tipos de VPH de alto como de bajo riesgo pueden causar el crecimiento de células anormales, pero generalmente solo los tipos de VPH de alto riesgo pueden llevar al cáncer.
Los VPH de alto riesgo que se transmiten por contacto sexual son los tipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 69 y posiblemente algunos otros.
Estos tipos de virus del papiloma humano de alto riesgo causan formaciones que son generalmente planas y casi invisibles, comparadas con las verrugas causadas por los VPH-6 y VPH-11.
Se recomienda la lectura del artículo Clasificación del virus de papiloma humano.
Es importante notar, sin embargo, que la mayoría de las infecciones de virus del papiloma humano desaparecen por sí solas y no causan cáncer.
Cuáles son los factores de riesgo de infección con VPH y de cáncer cervical?
Tener muchas parejas sexuales es un factor de riesgo de infección con VPH.
Aunque la mayoría de las infecciones de VPH desaparecen por sí mismas sin causar algún tipo de anormalidad, la infección con los tipos de papilomavirus de alto riesgo aumenta la posibilidad de que anormalidades leves se conviertan en anormalidades más graves o en cáncer cervical.
Más aún, de las mujeres que desarrollan cambios anormales en las células con tipos de alto riesgo de VPH, solo un porcentaje pequeño desarrollará cáncer cervical si las células anormales no se extirparon.
Los estudios sugieren que el hecho de que una mujer padezca cáncer cervical depende de una variedad de factores que actúan juntos con los virus del papiloma humano de alto riesgo.
Los factores que pueden aumentar el riesgo de cáncer cervical en mujeres con infección de VPH son fumar y tener muchos hijos.
Cómo se detectan las infecciones por virus papiloma?
Los análisis de muestras de células del cérvix o cuello uterino son una forma efectiva de identificar tipos de alto riesgo de VPH que pudieran estar presentes.
La Food and Drug Administration (FDA) ha aprobado una prueba para VPH que puede identificar a 13 de los tipos de VPH de más alto riesgo que están relacionados con el desarrollo de cáncer cervical.
Esta prueba, la cual busca el ADN viral, se realiza al recoger células del cérvix y enviarlas al laboratorio para su análisis.
La prueba puede detectar tipos de alto riesgo de VPH aun antes de que haya cualquier cambio visible conclusivo en las células cervicales.
Leer Pruebas de Detección del Cáncer del Cuello del Útero y Prueba de ADN Viral en la Detección del Virus de Papiloma Humano
En qué forma se clasifican las anormalidades de las células cervicales?
La prueba de Papanicolaou se usa para detectar células anormales en el cérvix. Implica la recolección de células del cérvix para ser examinadas al microscopio.
Se han usado varios términos para describir las células anormales que se pueden ver en las pruebas de Papanicolaou.
Sistema Bethesda
El sistema principal que se usa para informar de los resultados de las pruebas de Papanicolaou en Estados Unidos es el Sistema Bethesda.
En este sistema, las muestras que tienen células anormales se dividen en las categorías siguientes:
-
- ASC-células escamosas atípicas. Las células escamosas son las células delgadas, planas, que forman la superficie del cérvix. El Sistema Bethesda divide esta categoría en dos grupos:
- ASCUS-células escamosas atípicas de significado indeterminado. Las células escamosas no aparecen completamente normales, pero los médicos están inciertos sobre el significado de los cambios en las células. Algunas veces los cambios están relacionados con la infección de VPH. Una prueba de VPH se puede hacer para aclarar lo que se ha descubierto.
- ASC-H-las células escamosas atípicas no pueden excluir una anormalidad intraepitelial escamosa de alto grado. Intraepitelial se refiere a la capa de células que forman la superficie del cérvix. Las células escamosas no aparecen normales, pero los médicos están inciertos sobre el significado de los cambios en las células. ASC-H puede ser que tenga un riesgo mayor de ser precanceroso comparado con ASC-US.
- ASCUS-células escamosas atípicas de significado indeterminado. Las células escamosas no aparecen completamente normales, pero los médicos están inciertos sobre el significado de los cambios en las células. Algunas veces los cambios están relacionados con la infección de VPH. Una prueba de VPH se puede hacer para aclarar lo que se ha descubierto.
- AGC-células glandulares atípicas. Las células glandulares son células que producen moco y que se encuentran en el canal endocervical (la abertura en el centro del cérvix) o en el revestimiento del útero. Las células escamosas no aparecen normales, pero los médicos están inciertos sobre el significado de los cambios en las células.
- AIS-adenocarcinoma endocervical in situ. Células precancerosas se encuentran en el tejido glandular.
- LSIL-lesión escamosa intraepitelial de bajo grado. De bajo grado significa que hay cambios tempranos en el tamaño y forma de las células. La palabra lesión se refiere a un área de tejido anormal. LSIL se consideran anormalidades leves causadas por infección de VPH y son un estado común, especialmente entre mujeres jóvenes. La mayoría de las LSIL regresan a su estado normal después de algunos meses o pocos años.
- HSIL-lesión escamosa intraepitelial de alto grado. Alto grado significa que las células se ven muy diferentes en tamaño y forma de las células normales. Las HSIL son anormalidades más graves y pueden eventualmente llevar al cáncer si se dejan sin tratar.
- ASC-células escamosas atípicas. Las células escamosas son las células delgadas, planas, que forman la superficie del cérvix. El Sistema Bethesda divide esta categoría en dos grupos:
Los resultados de la prueba de Papanicolaou pueden también describirse usando un conjunto más antiguo de categorías llamado "escala de displasia." Displasia es un término que se usa para describir células anormales. Aunque la displasia no es cáncer, se puede convertir en cáncer de cérvix muy temprano.
Las células se ven anormales al microscopio, pero no invaden tejido sano de su derredor.
Hay cuatro grados de displasia: leve, moderada, grave y carcinoma in situ. Carcinoma in situ es un estado precanceroso que comprende solo la capa de células en la superficie del cérvix y no se ha diseminado a tejidos cercanos. En el Sistema Bethesda, la displasia leve está clasificada como LSIL; displasia moderada o grave y carcinoma in situ están combinados dentro de HSIL.
Neoplasia intraepitelial cervical (CIN, siglas en inglés) es otro término que se usa algunas veces para describir lo que se encuentra anormal en los tejidos. Neoplasia significa un crecimiento anormal de células. El término CIN junto con un número (1,2 ó 3) describe qué tanto del grosor del revestimiento del cérvix contiene células anormales. CIN-3 se considera un estado precanceroso que incluye carcinoma in situ.
Qué pruebas se usan para la detección y diagnóstico de los estados precancerosos del cérvix?
Prueba de Papanicolaou
La prueba de Papanicolaou es la forma estándar para buscar cualquier cambio celular del cérvix.
La prueba de Papanicolaou se hace generalmente como parte de un examen ginecológico.
Las directivas de la Brigada de Servicios Preventivos de los Estados Unidos (U.S. Preventive Services Task Force) recomiendan que las mujeres tengan una prueba de Papanicolaou al menos una vez cada 3 años, comenzando cerca de 3 años después de que hayan empezado a tener coito, pero no después de los 21 años.
Prueba de ADN viral del virus papiloma humano
Prueba de ADN viral de virus de papiloma. Ya que la prueba de VPH puede detectar tipos de alto riesgo de VPH en las células del cérvix, la FDA aprobó esta prueba como una adición útil a la prueba de Papanicolaou para ayudar a los proveedores de servicios para la salud a decidir cuáles mujeres con ASCUS necesiten análisis adicionales, tales como la colposcopia y biopsia de cualquier área anormal.
La colposcopia es un procedimiento en el que se usa un instrumento luminoso, de aumento, llamado colposcopio para examinar la vagina y el cérvix.
La biopsia es la remoción de un pedazo pequeño de tejido para el diagnóstico. Además, la prueba de VPH puede ser una adición útil a la prueba de Papanicolaou para los exámenes selectivos de detección de mujeres de 30 años y más.
Cuáles son las opciones de tratamiento para la infección este virus?
Aunque no hay actualmente cura médica para la infección de virus del papiloma, se puede dar tratamiento a las lesiones y verrugas causadas por estos virus.
Los métodos usados comúnmente para tratar las lesiones son la criocirugía (congelamiento que destruye tejidos), el procedimiento de escisión electroquirúrgica con asa (LEEP, siglas en inglés, en el que se extirpa tejido usando un aro de alambre caliente) y la cirugía convencional.
Tratamientos similares pueden usarse para verrugas genitales externas. Además, pueden usarse medicamentos para tratar verrugas genitales externas.
Leer Tratamiento de las Verrugas Genitales
(Condiloma Acuminado)
Artículos relacionados:
-
-
Virus de Papiloma Indice General
-
Virus del Papiloma Humano y Cáncer Oral
-
Infección Genital por VPH
-
El Virus del Papiloma Humano en Hombres
-
Papilomatosis Laringea Recurrente Juvenil
-
Vacuna contra el Virus del Papiloma Humano
-
Virus Papiloma Humano
-
Virus del Papiloma Humano y el Cáncer
-
Virus del Papiloma Humano y Displasia del Cuello Uterino
-
Cáncer Cervicouterino
-
Prueba de Papanicolaou
-
.
Autor: Dr. Carlos Muñoz Retana
Actualizado: 29 de Agosto, 2018